目次
女性のからだ「月経の周期と流れ」をおさらいしましょう!
女性のからだは妊娠に備えるために約28日の生理周期の中で「卵胞期」「排卵期」「黄体期」「月経期」という4つのリズムで動いています。
(1)「卵胞期」
月経を起こす司令塔である脳の視床下部が「脳下垂体」に指令を出し、「卵胞刺激ホルモン(FSH)」が分泌され、卵巣内の小卵胞のうち数十個が成長をはじめます。成長を始めた卵胞から卵胞ホルモン(エストロゲン)の分泌が始まり、子宮内膜が少しずつ厚くなっていきます。卵巣内の小卵胞のうち、もっとも大きくなった卵胞が成熟して、「主席卵胞」として残り、ほかの卵胞は卵巣に溶けるようにして閉鎖します。
(2)「排卵期」
増加した卵胞ホルモンの影響を受けて、脳下垂体からもうひとつの「黄体形成ホルモン(LH)」が分泌されます。主席卵胞が約20㎜に成長すると、卵胞が破裂して卵子が卵巣の表面を破り、卵管へと向かいます。これが「排卵」です。
(3)「黄体期」
排卵後、卵胞が変化してできた黄体から黄体ホルモン(プロゲステロン)が分泌され、子宮内膜をさらに厚くします。
(4)「月経期」
排卵された卵子が受精されなかった場合、黄体はしぼみ、厚くなっていた子宮内膜がはがれ落ちて、体外に排出され「月経」が起こります。
女性のからだは、以上のような4つのプロセスを経て、月経に至ります。
排卵障害は「卵胞期」や「排卵期」にホルモンバランスの乱れが起きたり、卵巣や卵管に詰まりがあるなど器質的な問題が起こったときに、うまく排卵されないことをいいます。
排卵障害の原因は?治療法は?

多嚢胞卵巣症候群
排卵障害の中で最も多い原因と言われています。卵胞が成熟しないために排卵できず、卵巣に残ってしまう症状です。黄体化ホルモンや男性ホルモンの分泌が増加するため卵巣の外側の膜が厚くなり、さらに排卵しにくくなります。超音波検査では、排卵できなかった卵胞が卵巣内で連なってみえるので「ネックレスサイン」とも呼ばれています。原因は解明されていませんが、複数の原因が重なって起きると考えられています。自覚症状は、無月経、月経不順、基礎体温の乱れ、肥満、多毛、にきびなどです。妊娠を希望する場合の治療は、排卵誘発剤の飲み薬を服用し、排卵を促します。排卵誘発剤の効果が不十分な場合は、腹腔鏡手術で卵巣に穴を沢山あけ、排卵を促す場合もあります。この効果は一年ほどですが、自然妊娠を期待できます。
高プロラクチン血症
プロラクチンとは「乳汁分泌ホルモン(PRL)」とも呼ばれ、出産後に母乳の分泌を促したり、卵巣に働きかけて排卵を抑制したりする働きがあります。高プロラクチン血症とは、出産後でないのに、プロラクチンの分泌が増加して産後と同じような症状がみられる病気で、無排卵や黄体機能不全などを引き起こすことがあります。原因は、強いストレスや薬剤の副作用、多嚢胞卵巣症候群などのほか、脳下垂体にできた腫瘍が引き金になる場合もあります。自覚症状としては、乳汁の分泌がみられる場合もありますが、無月経や月経不順、胸の張り、などがみられます。治療は、プロラクチンの分泌を正常に戻す効果のある、テルグリド剤などが用いられます。腫瘍が原因の場合は、薬物療法か手術で取り除きます。また薬剤の副作用が原因の場合は、薬の服用が中止し、様子を見ます。
卵管閉塞
子宮内膜症、クラミジア感染症などによる癒着で、卵管閉塞が起こることがあります。子宮内膜症は、卵巣にできると炎症や癒着が卵管周囲まで広がり、時に排卵障害を引き起こすといわれています。治療法は、疾患が片側だけにあるか、両側にあるかにより、対処法は異なります。
卵巣機能の低下
卵巣自体の機能が衰えた状態のことです。卵巣の中の小卵胞の数が極端に減ったり、通常、月経後に増加するエストロゲンというホルモンがうまく分泌しなくなることで、排卵がおこりにくくなったり、排卵しても、着床が難しくなるなどの症状が現れます。排卵障害の中でも、治療が困難な症状といわれています。治療法は、排卵誘発剤、卵胞ホルモン剤で排卵を促します。
ホルモンバランスの乱れ
ホルモンバランスの乱れによる排卵障害は、無月経・揮発月経(生理周期が35日以上と長い)など、生理不順を伴うことが多いです。生活習慣である睡眠、食事、運動、ストレス発散で、ホルモンバランスを整え、生理不順を解消することで、自然と排卵周期が正常に戻ることが期待できます。
排卵障害は「不妊」につながる?
そもそも妊娠のプロセスは、排卵した卵子と精子が受精し、子宮内膜に着床することで成立します。どの過程が欠けても、妊娠は成立しないので、「排卵」というプロセスがない場合は不妊になる可能性はあります。しかし、排卵さえおこっていれば、受精→妊娠の可能性はありますので、排卵障害で悩まれる方は、先ずは原因を特定し、治療や改善の方向にもっていくことが大切です。また、最新の医療技術で、将来の不妊に備える選択肢もございます。それは卵子の凍結保存です。
東京都が卵子凍結に最大30万円の助成開始、今注目の「卵子凍結」とは?
ご存知の方も多いかと思いますが、卵子は加齢とともに卵子の質・量が低下します。この「卵子の老化」により妊娠能力が低下していきます。つまり、若く妊孕性の高い卵子を凍結保存することが、将来の不妊リスクの備えになるのです。下記の表からも、妊孕性の高い卵子は、将来の体外受精の際に大変に有効であることがお分かりいただけると思います。
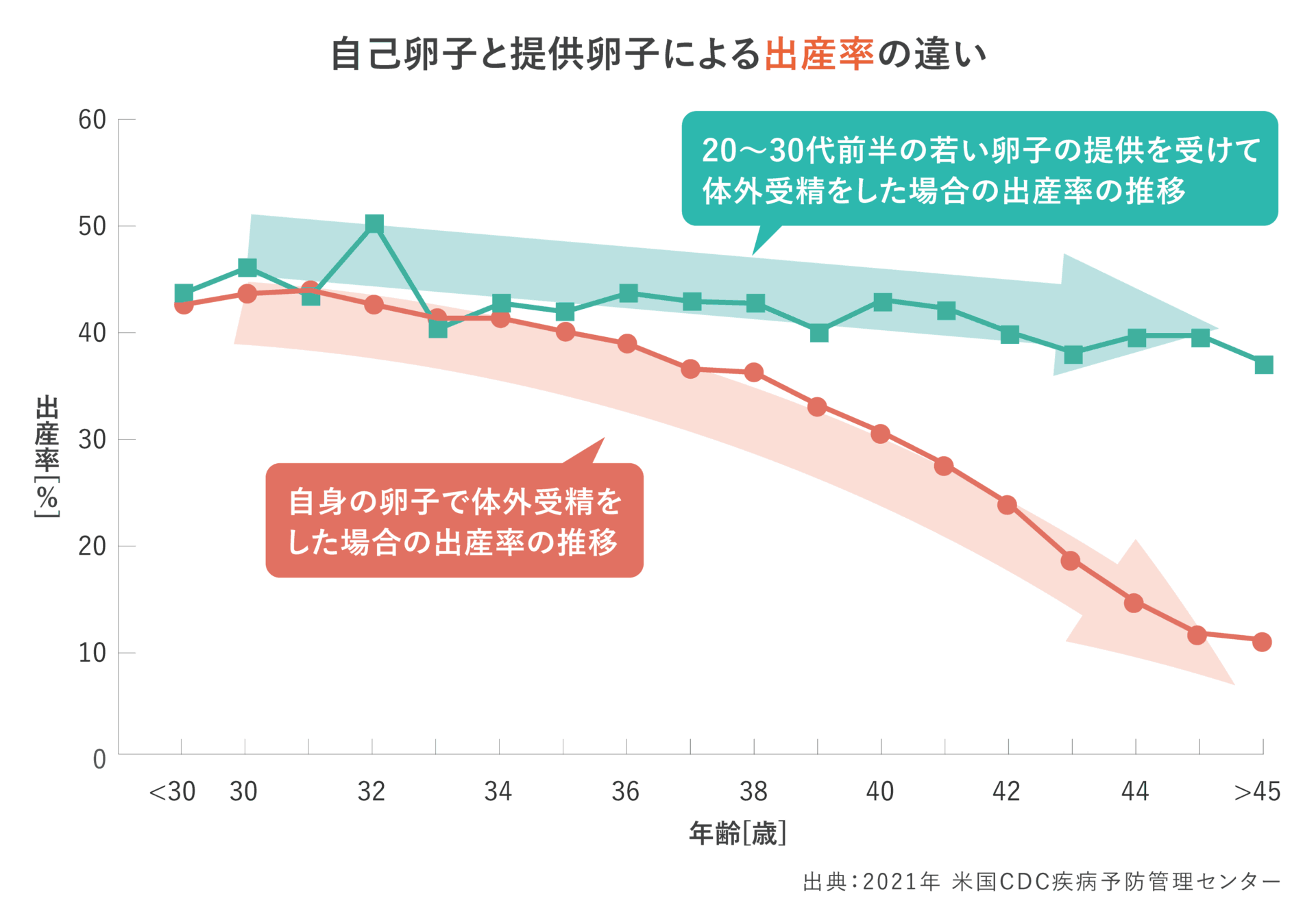
「卵子の元となる原始卵胞は生まれた時から卵巣の中にあり、女性本人の年齢と同じように歳を重ねます。お肌や髪と同じように加齢の影響を受け、卵子が持つ妊娠能力が低下していきます。卵子が若ければ40代の体外受精による出産率は20代と大きく変わりません(米CDC、2021)。卵子凍結とは、将来の体外受精を見据えて自身の未受精卵を凍結する技術で、採卵時とほぼ変わらない出産率を維持できます。2013年には日本生殖医学会がガイドラインを正式決定し、健康な未婚女性が将来の妊娠に備えて卵子凍結を行うことを認めています(社会的適応による卵子凍結)。」
初めての方へ 卵子凍結とは? | 卵子凍結保管 Grace Bank(グレイスバンク)
また、東京都の小池百合子知事は、9月15日、健康な女性の卵子凍結について自治体として支援を開始すると発表しました。これまで東京都では、がんの治療のために女性が妊娠するための力(妊孕性)を温存する方法として、卵子凍結への支援をしていましたが、健康な女性の将来への備えとしての卵子凍結を支援するのは初めてです。東京都が、女性の出産とキャリアの両立が難しい点などを考慮して、女性の選択肢を増やすために支援を開始したことは、とても画期的なことです。これを機に、将来の妊娠のための選択肢のひとつとして「卵子凍結」を検討してみてはいかがでしょうか。
▼参考文献
- ふたりで読む 最新版 妊娠力アップBOOK 世界文化社
- はじめての不妊治療 体外受精と検査 主婦の友社

名倉 優子 なぐら ゆうこ
日本産科婦人科学会専門医
グレイス杉山クリニックSHIBUYA (東京都渋谷区)
杉山産婦人科の医師・培養士による技術を用いた質の高い診療を提供。
将来の妊娠に備えたプレコンセプションケアと卵子凍結にフォーカスした診療。
スタッフは全員女性。明瞭な料金設定も人気!




